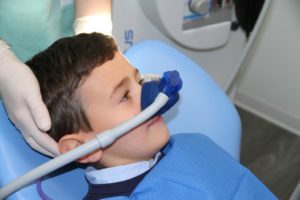
L’analgesia sedativa è la terapia che serve ad eliminare ansia, paura e stress, utilizzando una miscela composta da Ossigeno (O2) e Protossido d’Azoto (N2O) in percentuali personalizzate (“Base Line”).
I vantaggi di questa tecnica
- 1) utilizzo di farmaci assolutamente sicuri e privi di effetti tossici (O2, N2O)
- 2) facilità di impiego
- 3) somministrazione per via inalatoria
- 4) rapida insorgenza ed altrettanto rapida scomparsa degli effetti desiderati
- 5) non invasiva, non dolorosa
- 6) rarissime le controindicazioni, per cui si può usare su quasi la totalità dei pazienti
- 7) può essere usata ripetutamente e per molte ore di seguito
- 8) è utile per qualsiasi trattamento odontoiatrico e per pazienti di qualsiasi età
- 9) riduce il tempo operativo non avendo pazienti che contrastano il lavoro e si diminuisce il numero delle sedute.
Il protossido d’azoto agisce a livello talamico in zona libica. Durante la sua azione, non vengono abolite né la coscienza, né la conoscenza; il paziente è quindi sempre presente e collaborante. I riflessi tutelati (deglutizione, tosse) sono inalterati e sempre presenti, mentre si riduce il riflesso del vomito. L’omeostasi cardiorespiratoria non è clinicamente modificata. Viene innalzata la soglia del dolore, le mucose orali sono desensibilizzate: il paziente è calmo e tranquillo, la sua percezione del trascorrere del tempo è ridotta e gli viene indotto un piacevole senso di benessere psico-fisico. L’analgesia sedativa si ottiene somministrando al paziente una percentuale crescente di N2O fino ad ottenere una completa e soddisfacente sedazione. La dose di protossido sufficiente e necessaria va ricercata empiricamente ed è diversa da paziente a paziente. Questa dose così trovata si chiama “base line” e costituisce un punto di riferimento preciso per la sedazione di quel paziente.
La sicurezza dell’utilizzo del Protossido d’Azoto
Il protossido è un gas inerte, non irritante, non tossico. Non da luogo ad allergie e non viene metabolizzato dall’organismo. Nella procedura di sedazione cosciente N2O viene sempre utilizzato a basse concentrazioni, in associazione all’ossigeno (l’80% dei pazienti è sedato con concentrazioni comprese fra il 20% ed il 40% di protossido). In particolare la macchina erogatrice non può erogare miscele con concentrazione di O2 inferiore al 30% (anche al minimo quindi, superiore a quella dell’aria). La sedazione si induce facilmente e velocemente ed altrettanto velocemente cessa (dopo 2–3 minuti di inalazione di O2 puro), ma può essere adattata ed aggiustata (approfondita od attenuata) rapidamente nel corso della cura. Non necessita di premedicazione ne di lunghi tempi di dimissioni. Non ha controindicazioni assolute e può essere usata in quasi tutti i pazienti indipendentemente dall’età. Gran parte della sicurezza deriva dall’uso di apparecchiature erogatrici studiate ad esclusivo uso odontoiatrico e provviste di particolari sistemi di sicurezza ed allarme. In particolare, non è possibile scambiare i cavi di collegamento delle bombole di gas perché hanno diametri diversi dei dadi, né è possibile collegare in modo errato le bombole alla macchina per lo stesso motivo (attacchi diversi). È impossibile erogare una miscela di N2O puro. In mancanza di O2 la macchina si blocca: un particolare sistema a raggi infrarossi, monitorizza costantemente il passaggio dell’ossigeno in mancanza del quale il respiratore si spegne, qualsiasi sia il motivo: bombola vuota, cavo scollegato, perdita dal cavo. La macchina è dotata di una valvola di non ritorno che impedisce che l’espirato del paziente ritorni nel palloncino ed i gas espirati vengono asportati forzatamente dall’aspirazione dello studio. È presente un pulsante di emergenza che consente alla macchina di erogare ossigeno puro in caso di necessità.
Alcune categorie di pazienti si avvantaggiano particolarmente dell’analgesia sedativa. In particolar modo:
I pazienti cardiopatici: in questi pazienti l’uso della sedazione rappresenta uno dei più efficaci mezzi per minimizzare il rischio di complicanze durante la seduta odontoiatrica. Una forte emozione, un prolungato stato ansiogeno, un dolore acuto, possono portare questi pazienti ad avere una crisi cardiaca con conseguenze anche tragiche. L’analgesia sedativa elimina l’ansia, innalza la soglia del dolore, apporta una percentuale di O2 molto superiore a quella presente nell’aria, compensando la carenza di ossigeno che può esitare in scompenso, ischemia, aritmia.
Pazienti epilettici: come nel cardiopatico l’aumento dello stress e dell’ansia possono scatenare un attacco epilettico non sempre facile da controllare in ambiente odontoiatrico. Poiché l’ipossia è uno stato pericoloso per questi pazienti, deve essere accuratamente evitata, cosa che avviene in sedazione somministrando sempre e comunque alte percentuali di O2.
Pazienti ipertesi: uno stato fortemente emotivo può innalzare bruscamente e rapidamente i valori pressori fino ad esitare in un evento grave. Inoltre coloro che hanno avuto un ictus devono evitare, più di altri, l’insorgenza di ipossia che in sedazione è praticamente impossibile che avvenga.
Portatori di handicap: questi pazienti, purché siano in grado di garantire un minimo di collaborazione e comprensione di ordini semplici, in sedazione perdono aggressività ed irrequietezza, spesso associate a disordini motori, che impediscono il tranquillo e sicuro svolgimento delle cure.
Pazienti allergici: Non si conosce allergia al N2O. Anche in questi pazienti quindi è un farmaco fra i più sicuri.
CONTROINDICAZIONI “RELATIVE”, O MEGLIO, SOGLIE DI ATTENZIONE
Donne in stato di gravidanza nei primi 3 mesi: perché qualsiasi farmaco è sconsigliato per possibili effetti teratogeni. Nel terzo trimestre per la possibilità che la paziente partorisca anticipatamente.
Se comunque una donna gravida è costretta a sottoporsi a cure dentali non altrimenti rimandabili, la sedazione cosciente con O2+N2O è il farmaco che garantisce la maggior innocuità non essendo metabolizzato ed essendo immediatamente eliminato dall’organismo.
Impossibilità reale di respirare dal naso: per fatti infiammatori acuti o malformazioni fisiche. Se il paziente ha un forte raffreddore, una sinusite, una bronchite cronica, avrà serie difficoltà a respirare solo dal naso impedendo di fatto l’inalazione del N2O e la conseguente sedazione.
Malattie gravi: broncopolmoniti acute, enfisema, sclerosi multipla, miastenia, ernia diaframmata acuta.
Pazienti psicotici in trattamento con psicofarmaci, che assumono sedativi, tranquillanti: il Protossido d’Azoto induce variazioni alla sfera emotiva che possono destabilizzare pazienti già instabili per gravi problemi psichici.
Tossicodipendenti per gli stessi motivi: il N2O moltiplica l’effetto della droga assunta.
Pazienti non collaborativiti non in grado di eseguire ordini semplici e respirare dal naso.
CONTROINDICAZIONI ASSOLUTE
Pazienti ORL: si deve evitare il Protossido in pazienti che hanno ricostruito chirurgicamente il timpano. Siccome il N2O si diffonde nelle cavità chiuse e aumenta la pressione, può causare la perforazione della membrana.
Pazienti Oftalmici: si deve evitare il protossido in pazienti che hanno subito operazioni chirurgiche di vitrectomia in cui sono stati utilizzati gas tipo esafluoroetano c3/f8 perfluoropropano. Il N2O potrebbe aumentare la pressione delle bolle di gas fino a provocare il distacco irreversibile della retina.